Angiostrongylus cantonensis (A. cantonensis) là một loại giun tròn thuộc bộ Strongylida, họ Metastrongylidae, giun ký sinh ở phổi chuột, là tác nhân phổ biến nhất gây bệnh ở hệ thần kinh trung ương, chủ yếu viêm não-màng não tăng bạch cầu ái toan ở người. Giun cái dài 25-40mm, con đực dài khoảng 20mm, đường kính 0,26-0,36 mm, trứng có kích thước 70 x 45 µm. Người bị nhiễm ấu trùng giun lươn não do ăn phải ốc sên, tôm, cua có ấu trùng hoặc ăn rau sống dính chất nhờn của ốc có ấu trùng, uống nước lã có ấu trùng. Ấu trùng giun lươn vào cơ thể người qua đường tiêu hóa, chúng xuyên qua thành ruột, theo đường máu đến não hoặc đến các phủ tạng khác. Ở người, A. cantonensis chủ yếu ký sinh ở hệ thần kinh trung ương, chúng không đi đến phổi được nên không thể hoàn thành chu kỳ phát triển.
Sau khi ấu trùng giun tròn xâm nhập vào cơ thể người có thể không biểu hiện triệu chứng hoặc biểu hiện nhẹ; thường đặc trưng bởi đau đầu dữ dội, cứng gáy và lưng, liệt ở nhiều mức độ khác nhau, hội chứng não-màng não biểu hiện rõ: đau đầu dữ dội, sốt, kích thích màng não. Ngoài ra bệnh nhân có thể bị viêm các dây thần kinh gây liệt mặt ở khoảng 5% bệnh nhân, mắt nhìn đôi, rối loạn cảm giác; hội chứng não, co giật, liệt, nói lảm nhảm, mất thăng bằng, mất trí nhớ, hôn mê. Có thể thấy giun trong dịch não tủy. Những trường hợp này có bạch cầu lympho trong dịch não tủy, đồng thời bạch cầu ái toan tăng cao > 20%; Bạch cầu ái toan trong máu tăng cao gặp ở 82% trường hợp. Bệnh kéo dài vài ngày đến vài tháng có thể dẫn đến tủ vong. Xét nghiệm bạch cầu ái toan tăng cao trong dịch não tủy và trong máu, protein trong dịch não tủy tăng và bệnh nhân có thể bị tử vong.
Thời kỳ ủ bệnh: từ 1-3 tuần, có thể dài hơn hoặc gắn hơn.
Chẩn đoán phân biệt với bệnh ấu trùng sán lợn thể não (do ấu trùng Teania solium), bệnh sán lá phổi (do Paragonimus), bệnh ấu trùng sán chó echinococcus; bệnh giun đầu gai gnathostoma, lao màng não, viêm não do coccidiodes, viêm não vô khuẩn, giang mai thần kinh.
Gợi ý đến chẩn đoán bệnh trên bệnh nhân có các dấu hiệu sau:
+ Tiền sử ăn các loại nhuyễn thể;
+ Bạch cầu ái toan tăng trong dịch não tủy;
+ Các xét nghiệm miễn dịch: miễn dịch hấp phụ men (ELISA); miễn dịch đối lưu (CIEP); ngưng kết hồng cầu gián tiếp (IHA); khuyếch tán trong thạch ((AGD).
Chấn đoán xác định:
+ Tiền sử ăn các loại nhuyễn thể;
+ Lâm sàng: có thể viêm não màng não; thể ổ bụng và thể tiêu hóa
+ Bạch cầu ái toan tăng trong dịch não tủy và hoặc máu;
+ Xét nghiệm tìm thấy giun non hoặc ấu trùng giun trong dịch não tủy;
Tác nhân gây bệnh: Angiostrongylus cantonensis là một loại giun ký sinh ở phổi của chuột cống, Rattus norvegicus và Rattus rattus. Ấu trùng giai đoạn 3 trong vật chủ trung gian (các loài nhuyễn thể).
Ổ chứa: Chuột (Loài Rattus và Bandicota)
Đường lây truyền: Ăn rau, ốc hoặc loài thân mềm sống hoặc nấu không kỹ hoặc vật mang ấu trùng gây bệnh. Tôm, cua, cá, ếch, nhái, ốc sên nhỏ, rau các loại nhiễm các loài nhiễm thể nhỏ mang ấu trùng gây bệnh. Động vật gặm nhấm và người nhiễm bệnh do ăn phải các loài nhiễm thể bị nhiễm ấu trùng giai đoạn 3.
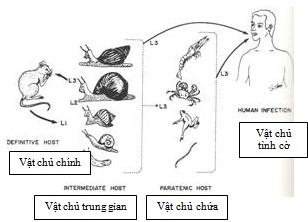
Hình 1. Đường nhiễm Angiostrongylus cantonensis ở người
Chuột cống, ký chủ vĩnh viễn của A. cantonensis, bị nhiễm khi ăn ốc chứa ấu trùng giai đoạn 3. Khi vào đến dạ dày ruột, ấu trùng đi vào mạch máu, theo máu lên não. Ở giai đoạn não ấu trùng lột xác 2 lần trở thành ấu trùng giai đoạn 5. Sau đó, giun non theo máu về tim và định cư trong động mạch phổi. Tại đây giun trưởng thành đẻ trứng và ấu trùng giai đoạn 1 nở trong phổi chuột và di chuyển lên khí quản, xuống ruột và theo phân ra ngoại cảnh. Ngoài môi trường, ấu trùng giai đoạn 3 ký sinh ở vật chủ trung gian là các loại nhuyễn thể ở đất hoặc ở biển (ốc nước ngọt Ackhatia, ốc sên ... ). Ở ốc, ấu trùng lột vỏ hai lần phát triển thành kén nằm trong cơ ốc cũng có thể là vật chủ phụ của giun A. cantonensis.
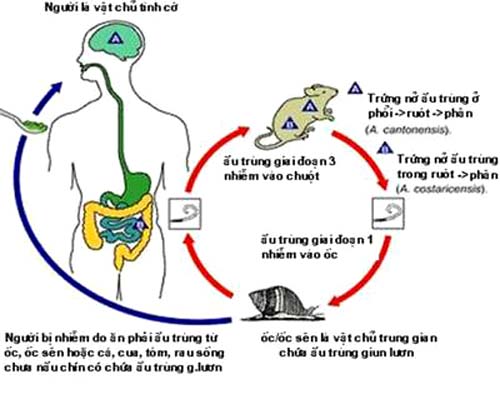
Hình 2. Chu kỳ phát triển của Angiostrongylus cantonensis
Lịch sử bệnh: Năm 1944 lần đầu tiên Angiostrongyliasis cantonensis được phát hiện trên chuột cống tại Canton, Trung Quốc bởi tác giả Chen. Sau đó Nomura và Lin, 1945 đã phát hiện A. cantonensis trong dịch não tủy của một bệnh nhân nam 15 tuổi viêm màng não cấp tại Đài Loan. Từ đó đến này bệnh được phát hiện ngày càng nhiều trên thế giới.
Sự lưu hành của bệnh:
Bệnh lưu hành ở nhiều nước nhiệt đới và cận nhiệt đới, bệnh được tìm thấy nhiễm trên chuột cống nhưng không báo cáo trên ngượi tại các nước New Orleans và Egypt. Tại các nước Madagasca, Hawai, Cuba, Puerto Rico Islands, Nhật Bản, Philippines, Indonesia, Malaysia, Thái Lan, Đài Loan, Hồng Kông, New Caledonia, Papua New Guinea, Australia…. đã có báo cáo ca bệnh
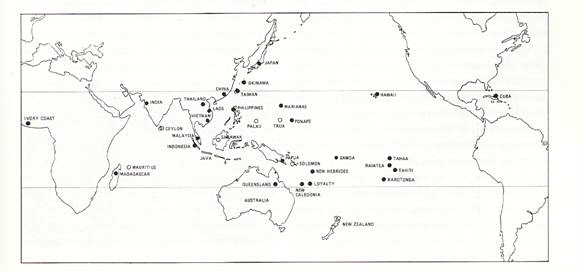
Hình 3. Lưu hành của bệnh trên thế giới
Tại Việt Nam, hiện chưa có nhiều nghiên cứu về bệnh này trên người. Nhưng theo thông tin của PGS.TS Nguyễn Văn Đề cho biết tại Việt nam có nhiều ca bệnh Angiostrongylus cantonensis Năm 1976 có 2 bệnh nhi (3 tuổi và 7 tuổi) với các triệu chứng sốt, nôn; giật chân, đau cẳng chân, liệt chân, hội chứng màng não dương tính, bạch cầu ái toan tăng cao trong máu (29-59%). Năm 2001 có một trường hợp giun Angiostrongylus cantonensis ký sinh ở mắt (trong dịch kính). Từ năm 1995 - 2000, tại Bệnh viện Nhi Trung ương có 15 bệnh nhân viêm màng não tăng bạch cầu ái toan do A.cantonensis được điều trị. Trong số đó có 5/15 bệnh nhân ở Hà Nội, có 3 bệnh nhân dưới 1 tuổi và 3 bệnh nhân 12-15 tuổi. Biểu hiện của các bệnh nhân này hầu hết là đau đầu (15/15), 12/15 có sốt, 11/15 có nôn, 8/15 có cổ cứng, thóp phồng với cháu nhỏ có trường hợp li bì, hôn mê, tăng trương lực cơ và nôn ra giun. Bạch cầu ái toan trong nước não tủy trung bình 31,5-48,5% và trong máu ngoại vi trung bình 7,8-21,2%. Năm 2004, phát hiện 5 bệnh nhân (từ 19 tháng đến 10 tuổi) với các triệu chứng sốt, đau đầu, nôn; giật chân, rối loạn phản xạ đầu gối (1 tăng, 4 giảm), liệt chân, hội chứng màng não (+), bạch cầu ái toan tăng cao trong máu (19-30%) và nước não tủy (62-71%), 3/5 trường hợp có dịch não tủy đục và dịch trong; xét nghiệm Elisa với kháng nguyên Angiostrongylus đều dương tính (hiệu giá 1/400 đến 1/3.200. Trong đó có 1 bệnh nhi khi chọc nước não tủy thu được một con giun. Năm 2007, tại TP. Hồ Chí Minh thông báo 1 bệnh nhi nam 5 tuổi với chẩn đoán viêm màng não tăng bạch cầu ái toan (90%), nước não tủy trong và hút bắt được một con giun kích thước 15 mm; xét nghiệm Elisa với kháng nguyên Angiostrongylus dương tính. Đặc biệt, năm 2008, đã phát hiện có 4 bệnh nhân (5-9 tuổi) cùng vào Bệnh viện Nhi Trung ương trong cùng một thời gian từ 26-28 tháng 7, đặc biệt có 3 cháu ở cùng một thôn (xã Hùng Vương, thị xã Phú Thọ, tỉnh Phú Thọ), cùng chơi với nhau hàng ngày và cùng xuất hiện triệu chứng viêm màng não trong một thời điểm. Các triệu chứng bao gồm: sốt, đau đầu, nôn có (3/4 cháu); hội chứng màng não (+), bạch cầu ái toan tăng cao trong máu (17,3-73%) và tăng cao trong nước não tủy (64-70%), nước não tủy trong; xét nghiệm ELISA với kháng nguyên Angiostrongylus đều dương tính. Tại địa phương này đã xét nghiệm ốc sên phát hiện rất nhiều ấu trùng, về hình thái học nghĩ đến ấu trùng Angiostrongylus và sẽ thẩm định loài bằng sinh học phân tử. Cũng năm 2008, tại Khoa thần kinh Bệnh viện Bạch Mai, Hà Nội chúng tôi gặp bệnh nhân 56 tuổi (quê ở Hà Nam) bị viêm màng não có tăng bạch cầu ái toan và có ELISA dương tính với Angiostrongylus. Điều trị đặc hiệu “giun lươn não”, có kết quả bạch cầu trong nước não tủy giảm từ 500 xuống còn 50/mm3 và tiến triển lâm sàng tốt.
Năm 2000, Phạm Nhật An thông báo 15 trường hợp nhiễm bệnh, năm 2001 tác giả Lê Thị Xuân thông báo 01 trường hợp, năm 2004 tác giả Nguyễn Văn Đề thông báo 5 bệnh nhân viêm màng não tăng bạch cầu ái toan ở trẻ 2, 3, 4, 10 tuổi và một bệnh nhân 19 tuổi. Năm 2007, Trần Thị Hồng thông báo 1 ca bệnh ở TP Hồ Chí Minh, năm 2008 có 4 ca bệnh nhi nhập Bệnh Viện Nhi Trung ương với chẩn đoán viêm não-màng não có tăng bạch cầu ái toan. Đa số các trường hợp này đều có triệu chứng sốt, nôn, đau đầu, rối loạn phản xã đầu gối, nước não tuỷ có thể trong hoặc đục, đặc biệt bạch cầu ái toan trong nước não tuỷ chiếm tỉ lệ 20-71% và trong máu có thể tới 35%.
Tại Viện Sốt rét-Ký sinh trùng-Côn trùng Trung ương, gần đây chúng tôi cũng đã tham gia hội chẩn một số ca bệnh được gửi tới từ Bệnh viện 108, Bệnh viện Bạch Mai. Các ca bệnh có đặc điểm chung hội chứng não-màng não rõ, bạch cầu ái toán máu và dịch não tủy tăng, sốt thất thường không rõ nguyên nhân. Để loại trừ các cớ sở điều trị yêu cầu xét nghiệm loại trừ các bệnh ký sinh trùng đường máu. Khi làm xét nghiệm ELISA có dương tính Angiostrongylus cantonensis.
Theo một số thông tin báo chí thời gian gần đây, các cơ sở điều trị của ngành y tế tại Đà Nẵng, Thành phố Hồ Chí Minh đã phải tiếp nhận và điều trị nhiều ca bệnh nặng nghi do nhiễm A. cantonensis có diễn biến nguy kịch và đã có một số ca tử vong do sử dụng ốc sên làm thức ăn với lý do như làm mồi nhậu, ăn để chữa bệnh….
Đặc tính lây truyền:
Bệnh không có khả năng lây truyền từ người sang người
Tính cảm nhiễm và sức đề kháng:
Mọi người đều có thể nhiễm bệnh. Suy dinh dương và suy giảm miễn dịch đều có thể làm tăng sự trầm trọng của bệnh, thậm chí dẫn đến tủ vong.
Một số biện pháp pháp chống bệnh tại cộng đồng
Biện pháp dự phòng:
• An toàn thực phẩm:
• Tuyệt đối không ăn sống, ăn tái ốc sên hoặc sử dụng ốc sên nhằm mục đích chữa bệnh, dưỡng khớp hoặc làm đẹp da…
• Không nên ăn các thức ăn sống hoặc chưa được nấu chín kỹ chế biến từ ốc, tôm, cua, cá ... dưới mọi hình thức. Phải vệ sinh sạch sẽ đối với ốc, sò, tôm, cua tự nhiên và nấu chín kỹ khi chế biến thức ăn.
• Tránh ăn thức ăn sống đã bị ốc hoặc sên làm nhiễm bẩn, Rửa sạch rau để loại bỏ các loài nhuyễn thể nhiễm ấu trùng gây bệnh. Không uống nước lã chưa được đun sôi.
• Chiếu xạ, khử trùng bằng phương pháp Pasteur có tác dụng diệt ấu trùng. Hoặc luộc sôi (ở nhiệt độ trên 600C) ốc, tôm cá và cua trong 3 đến 5 phút hoặc đông lạnh ở nhiệt độ -150C (50F) trong 24 giờ có tác dụng diệt ấu trùng.
• Phòng chống chuột: tích cực diệt chuột
• Vệ sinh môi trường ở khu dân cư sinh sống để cắt đứt vòng đời sinh học của giun lươn A. cantonensis, phòng tránh nguy cơ gây mắc bệnh cho người.
Kiểm soát bệnh nhân, người tiếp xúc và môi sinh:
• Nếu đã ăn các loại thức ăn từ ốc sên hoặc tôm, cua ốc chưa nấu chín mà có các biểu hiện, triệu chứng khác thường như sốt, đau đầu, đau bụng, buồn nôn, nổi ban…cần đến ngay các cơ sở y tế chuyên khoa để được khám, tiến hành các xét nghiệm đặc hiệu và điều trị kịp thời.
• Điều tra nguồn thức phẩm có liên quan và phương pháp xử lý thực phẩm.
Tài liệu tham khảo
• http://www.cdc.gov/ncidod/dpd/parasites/angiostrongylus/factsht_angiostrongylus.htm
• Hung, Tsu-Pei and Chen, Eng-Rin. “Angiostrongyliasis (Angiostrongylus cantonensis)” Handbook of Clinical Neurology: Microbial Disease 52 (1988): 545 – 62.
• Markell, E Edward K., John, David T., and Krotoski, Wojciech A. Markell and Voge’s Medical Parasitology, Eighth Edition. Philadelphia: W.B. Saunders Company, 1999.
TS. Trần Thanh Dương, Ths. Đỗ Trung Dũng, TS. Nguyễn Thu Hương
Viện Sốt rét-Ký sinh trùng-Côn trùng Trung Ương